(一)什麼是耳毒性藥物?
(1)耳毒性藥物是指那些有可能造成內耳結構性損傷的藥物,這種損傷將會導致臨時或者永久的聽力缺失,也會對已存的感音性聽覺缺失造成更大傷害。如果患者現已有感音性的聽覺損失,不管這損失是什麼造成的,一旦服用了耳毒性藥物,那麼患者更容易遭到聽力損失的加重。
耳毒性藥物是指主要毒害第八對腦神經(聽神經),中毒癥狀為眩暈、平衡失調和耳鳴、耳聾等的一類藥物。
耳毒性藥物聽力損失的發生數量和其後的恢複數量仰賴於耳毒性藥物的用量和時間。如果服用了不止一種耳毒性藥物,那麼將更可能遭受漸進的感音性聽力損失或者使已存在的感音性聽力損失更加惡化。一些耳毒性藥物比如阿司匹林和含有阿司匹林的藥物(不管已經服用的劑量和時間)當停止服用時,聽力可能完全恢復和諸如耳鳴…等聽力損失關聯癥狀的消失
(2)中毒途徑:藥物經口服、肌肉注射、靜脈注射、局部創面敷用、體腔或椎管注射、中耳滴藥等途徑,均可對內耳產生毒副作用,孕婦使用該藥可經胎盤損害胎兒的聽力。
(3)聽力損害的特點:早期為明顯雙耳或單耳高頻聽力損失,即對4000-8000Hz聽力損失,但對低頻(語言頻率)即125-4000Hz影響不大;自用藥到出現耳聾需要一段時間,且還有明顯的延遲作用。聽力損失在用藥停止一段時間后發生,隨時間的延長而加重,晚期表現為全頻程的聽力喪失甚至全聾。
(4)前庭受損的特點:表現為眩暈、噁心、嘔吐、平衡失調、步態不穩等,前庭功能檢查顯示功能低下或喪失,經前庭功能代償后可逐漸恢復平衡,也有長期不能恢復者。
(5)個體差異:有些病人往往有家族傾向和個體差異,在使用該類藥物時,即使小劑量、短療程、正常用藥途徑,也可能出現早期或嚴重的耳中毒反應。
(6)年齡差異:兒童和老年人易出現藥物性耳中毒。
(7)腎功能不全患者禁用該類藥物;在雜訊環境中工作和生活的人,因為內耳較脆弱,可能加重藥物的損害。
(二) 中毒危險因子
(1)高日劑量和總量
(2)長期治療超過2周
(3)血液中藥物濃度持續偏高
(4)發熱、脫水和敗血症時,濃度增高。
(5)腎功能不全,使藥物蓄積,加重其耳毒性副作用的發生。
(6)老年人
(7)與其他耳毒性藥物聯用
(8)暴露於高強度的雜訊環境中
(9)曾有聽力異常者
(10)患耳感染及有家族史者
(三) 中毒徵狀(以發生的頻率次序列出)
(1)單耳或者雙耳出現耳鳴。
(2)以前耳鳴過,現在耳鳴更加惡化或者耳鳴時的鳴叫是以前沒有出現過的聲音。
(3)耳內發脹或者有壓力(不同於由於上呼吸道感染時導致的脹壓)。
(4)發現聽力健全的那隻耳朵出現聽力損失或者已經出現聽力損失的耳朵損失程度加重或者異常波動。
(5)運動時眩暈感或旋轉感加重,並通常伴隨著噁心和反胃的感覺。
當接受藥物治療的時候,如果出現這些癥狀之中的任何一個,立刻停止藥物治療而且聯絡主治醫師。
(四) 臨床檢測方式
(1)早期毒副作用的主要表現為:頭痛頭昏、耳鳴、耳部滿脹感、耳聾、眩暈、平衡失調等耳毒性反應,噁心、嘔吐、血尿、蛋白尿、尿量減少等腎毒性反應。
(2)聽力測試:在用藥前、用藥過程中及長期用藥后定期進行聽力檢測。
(a)音叉試驗(粗略測試氣、骨導聽力改變,但不能發現早期高頻聽力下降)
(b)純音聽力檢查
(c)沒有儀器時,可做言語測試或秒錶測試,即用簡單易懂的詞語或表聲來測試聽力。
(3)前庭功能檢測:可疑前庭有損害時,如出現眩暈、平衡失調等,應做前庭功能檢測,如溫差測試(caloric test)。
(4)血藥濃度及肌酐清除率測定:在用藥過程中宜進行血中藥物濃度監測,以指導臨床用藥;不能測定血葯濃度時,應根據肌酐清除率調整劑量,肌酐清除率可據以下公式計算:
成年男性肌酐清除率=(140-年齡)×體重(kg)/ 72×患者血肌酐濃度×0.85
成年女性肌酐清除率=(140-年齡)×體重(kg)/ 72×患者血肌酐濃度×0.85
補充:臨床上也可用血肌酐含量來調整劑量
有下列情況之一者可作為停藥設定:
(1)血清肌酐>132.61umol/L或增加35.36umol/L(原血肌酐正常)
(2)血清肌酐至少增加44.2umol/L,原血肌酐升高,但在265.2umol/L以下
(3)血清肌酐增加>88.4umol/L,原血肌酐>265.2umol/L。
逾量處理:由於缺少特異對抗劑,主要用對症治療和支持療法,或採取一些特殊的處理辦法。
(五)導致聽損的可能機制
(1)選擇性內耳毛細胞中毒學說:全身或局部用藥,藥物均可達內耳淋巴液,高濃度藥物蓄積可使內耳感覺毛細胞中毒受損。而腎臟損害,則此類藥物自內耳液排出更加緩慢而加重中毒。
(2)單一通路屏障學說:血迷路屏障是保證內耳特殊功能所必需的重要系統, 而高度的耳毒性藥物蓄積於內耳淋巴液中,就損害此屏障,導致毛細胞損害。
(3)抑制蛋白合成學說:耳毒性的生化機制是蛋白質合成障礙,毛細胞內出現錯碼的蛋白分子,因而使毛細胞發生損害,又稱蛋白質錯構學說。
(4)變態反應學說:認為耳毒性的產生主要是機體敏感性和過敏反應所致,其次才是藥物過量所致中毒反應。有人認為這種個體差異和易感性常表現有家族遺傳性。有研究表明,這類患者及其母系親屬的線粒體脫氧核糖核酸(mtDNA)第1555鹼基的腺嘌呤A被鳥嘌呤G所替代,即存在mtDNA A-G等突變,因而這些患者即使用常規劑量或極小劑量的氨基糖苷類藥物即可發生耳毒性反應。
(5)干擾細胞代謝學說:耳毒性藥物可作用於ATP酶系統,使之內耳淋巴液離子含量改變(鉀離子減少、鈉離子增多),因而損害內耳結構,造成功能障礙。
(六)臨床常見藥物簡介
(1)水楊酸類藥(Salicylates)
水楊酸類藥物引起的聽力喪失,通常是可逆性的,且和高劑量有關,主要機轉是抑制前列腺素的合成,減少耳蝸血流,活化NMDA(N-methyl-D-aspartate)結合器處,也和水楊酸引起的耳鳴有關。阿斯匹靈(Aspirin)發生率0.3-1.7%,若1天用量大於4g,則有50-75%會發生眩暈、耳鳴、暫時性耳聾及代謝性酸中毒的症狀。
(2)利尿劑(Diuretic drugs)
當這些藥物(Lasix,Edecrin,Bumex)被用於治療急性腎炎或者急性高血壓而座靜脈注射的時候,它們是具有耳毒性的。但是鮮有這些藥物在治療慢性腎病而被病人高劑量口服時產生耳毒性的相關報告。
Furosemide是作用在腎臟亨利氏環(Loop)的利尿劑,引起聽力喪失的機率為3-6.4%,約50-100%和高劑量、快速靜脈注射有關,曾有不可逆的報告。同時和胺基配糖體類抗生素併用會增加耳毒性與腎毒性;和水楊酸類併用會競爭腎排泄部位,增加水楊酸類中毒的機率。
(3)抗腫瘤藥/化學治療藥
Cisplatin, Nitrogen Mustard(氮芥末), Vincristine 。當作為癌症的治療藥物時,這些化療藥劑是耳毒性的。但能藉由維持血液中的藥物水平和實施持續性聽力敏度圖而使耳毒性危害減到最少。但如果癌症患者同時服用了抗生素或者利尿劑那麼耳毒性危害將會增加。
抗腫瘤藥物與內耳毛細胞結合,會干擾內耳淋巴液的流動,直接造成聽力感應器的毛細胞死亡。白金類抗癌藥物對固體癌的治療而言,是相當重要的,其副作用之一是聽力減退。Cisplatin對肺癌、胃癌、胰臟癌及膀胱癌都有很好的療效,但是它會對聽力功能(機率4-97%)造成傷害。研究顯示,低蛋白飲食及血漿中白蛋白低下,會增加未結合Cisplatin的血中濃度,因而增加耳毒性。由Cisplatin開發出來的衍生物Oxaliplatin,用於治療胃癌及大腸直腸癌,由於無法進入內耳迷宮的屏蔽,所以毒性較低。Vincristine有聽力喪失的副作用。Carboplatin發生耳鳴(機率15-82%)或聽力變差(1.1%)方面的副作用。
(4) 抗瘧疾藥(Antimalarial drugs)奎寧Quinine
約有2 0 % 的病人若每天服用奎寧200-300mg,會產生可逆性的聽覺喪失,毒性強弱和血中濃度有關。同類製劑Hydroxychloroquine和Primaquine也會引起耳鳴。奎寧引起耳毒性的主要機轉是減少耳蝸血流、毛細血管變細窄及改變毛細胞運動性。
奎寧帶來的耳毒性類似於阿司匹林,而且毒效通常是可逆的:一經藥物治療被停止毒性會在停止服用藥物后消失。
(5) 胺基配糖體類抗生素(Aminoglycosides antibiotic drugs)

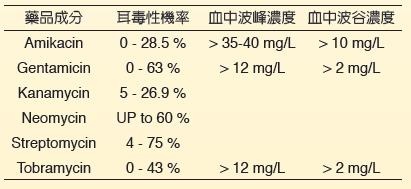
慶大黴素(Gentamicin)
主要作用於革蘭氏陰性細菌,抑制細菌細胞蛋白質合成,副作用會破壞耳蝸的OHC、前庭毛細胞及平衡斑,造成高頻聽力障礙及前庭功能異常。使用藥物時間過長或累積劑量過多即會造成耳毒性,且通常不可逆。另外,此藥物也會造成腎毒性,但通常可逆。
耳毒性可逆例外:
(a)與細胞膜的結合早期,此時Gentamicin可被身體裡的鈣離子或鎂離子取代而恢復正常。
(b)被破壞之前庭毛細胞因支持細胞的再生能力而長出
※粒線體中核糖體的1555位置核甘酸由A代換為G的突變為此類抗生素造成耳毒性高感受性的主因。
(6) Deferoxamine(DFO排鐵劑)
地中海型貧血為一種隱性遺傳疾病,乃因血紅素內的多胜鏈(Hemogobin Polypeptide Chain)缺陷,導致嚴重溶血性貧血。患有B重度地中海型貧血的患者需長期輸血,以輸入正常的血紅素。由於不成熟的紅血球破壞增加及長期輸入紅血球而發生溶血,以至於產生了過多的鐵質,這時就需DFO來幫忙將鐵排出去,避免過量的鐵沉積導致死亡。
1960年代早期開始DFO就被視為最有效的排鐵劑。此藥物造成耳毒性的機率為3.8%~57%(平均26.6%),主要造成高頻(3K及6K)SNHL
造成耳毒性的危險因子:
(a)愈小年紀就開始使用DFO(代表使用時間越長劑量越多)
(b)高劑量使用者
(c)低血清蛋白鐵
(d)DFO高峰期(血中濃度最高的時候)
(e)對排鐵劑有較高耐受性者
(7) PDE5抑制劑(Phosphodiesterase type 5 inhibitor)
美國食品藥物管理局(FDA)於2007年10月18日發布警訊,使用PDE5抑制劑,包括治療勃起功能障礙的Vi a g r a ®威而鋼(sildenafil)、ialis®犀利士(tadalafil)、Levitra®樂威壯(vardenafil)及用來治療肺動脈高血壓的Revatio®瑞肺得(sildenafil20mg),可能導致突然的聽力降低或喪失。這類用藥後的聽力降低或喪失,較常發生在老年族群;將近1/3病例的聽力降低或喪失是短暫性的;有些病例在突然發生聽力喪失的同時還伴隨耳鳴及眩暈;在大部分案例中,聽力喪失是單側的。臨床上使用PDE5抑制劑,若發生聽力方面的副作用,以此藥治療勃起功能障礙的病人應立即停藥,而用於治療肺動脈高血壓的病人應立即回診。
參考資料:
- http://www.twword.com/wiki/%E8%80%B3%E6%AF%92%E6%80%A7%E8%97%A5%E7%89%A9
- http://www.cmuh.cmu.edu.tw/temp_file/A2D812D9C0473EAB584A328AB9681C1F/career_opportunities/file/2013-03-08_14-17/46-48%20%E6%85%8E%E7%94%A8%E8%97%A5%E7%89%A9%20%E9%98%B2%E7%AF%84%E6%90%8D%E5%82%B7%E8%81%BD%E5%8A%9B.pdf
‧馬偕醫學院聽力暨語言治療學系 林鴻清教授 授課講義


 留言列表
留言列表


